هي حالة معقدة حيث لا يستجيب جسمك كما ينبغي للأنسولين وهو هرمون ينتجه البنكرياس وهو ضروري لتنظيم مستويات السكر في الدم يمكن أن تساهم العديد من العوامل الوراثية ونمط الحياة في مقاومة الأنسولين.
ما هي مقاومة الأنسولين؟
تحدث عندما لا تستجيب الخلايا الموجودة في العضلات والدهون والكبد كما ينبغي للأنسولين وهو هرمون ينتجه البنكرياس وهو ضروري للحياة وتنظيم مستويات الجلوكوز (السكر) في الدم، يمكن أن تكون مقاومة الأنسولين مؤقتة أو مزمنة ويمكن علاجها في بعض الحالات وتعرف أيضاً باسم ضعف حساسية الأنسولين.
- يعمل الأنسولين في الظروف العادية بالخطوات التالية:
- يقوم جسمك بتفكيك الطعام الذي تتناوله إلى جلوكوز (سكر) وهو المصدر الرئيسي للطاقة في جسمك.
- يدخل الجلوكوز إلى مجرى الدم مما يؤدي إلى إرسال إشارات إلى البنكرياس لإفراز الأنسولين.
- يساعد الأنسولين الجلوكوز الموجود في دمك على الدخول إلى خلايا العضلات والدهون والكبد حتى تتمكن من استخدامه للحصول على الطاقة أو تخزينه لاستخدامه لاحقاً.
- عندما يدخل الجلوكوز إلى الخلايا وتنخفض مستوياته في مجرى الدم فإنه يرسل إشارة إلى البنكرياس للتوقف عن إنتاج الأنسولين.
- لعدة أسباب قد تستجيب خلايا العضلات والدهون والكبد بشكل غير مناسب للأنسولين مما يعني أنها لا تستطيع امتصاص الجلوكوز من الدم بكفاءة أو تخزينه وهذا ما يسمى بمقاومة الأنسولين ونتيجة لذلك يفرز البنكرياس المزيد من الأنسولين لمحاولة التغلب على مستويات الجلوكوز المتزايدة في الدم وهذا ما يسمى بفرط الأنسولين في الدم.
- طالما أن البنكرياس قادر على إنتاج ما يكفي من الأنسولين للتغلب على ضعف استجابة الخلايا للأنسولين فإن مستويات السكر في الدم ستظل ضمن نطاق صحي إذا أصبحت الخلايا مقاومة للأنسولين بشكل مفرط فإن هذا يؤدي إلى ارتفاع مستويات الجلوكوز في الدم ( فرط سكر الدم ) مما يؤدي بمرور الوقت إلى الإصابة بمرض السكري من النوع الثاني.
- ترتبط مقاومة الأنسولين بالعديد من الحالات الأخرى بالإضافة إلى مرض السكري من النوع الثاني بما في ذلك:
- بدانة.
- أمراض القلب والأوعية الدموية.
- مرض الكبد الدهني غير الكحولي.
- متلازمة الأيض.
- متلازمة تكيس المبايض (PCOS).
ما هو الفرق بين مقاومة الأنسولين والسكري؟
يمكن لأي شخص أن يصاب بمقاومة الأنسولين بشكل مؤقت أو مزمن بمرور الوقت يمكن أن تؤدي مقاومة المزمنة إلى الإصابة بمرحلة ما قبل السكري ثم مرض السكري من النوع الثاني إذا لم يتم علاجه أو لم يكن من الممكن علاجه.
تحدث مرحلة ما قبل السكري عندما تكون مستويات الجلوكوز في الدم أعلى من المعدل الطبيعي ولكنها ليست مرتفعة بما يكفي لتشخيصها على أنها مرض السكري، تحدث مرحلة ما قبل السكري عادة لدى الأشخاص الذين يعانون بالفعل من بعض مقاومة الأنسولين.
يمكن أن يؤدي مرض ما قبل السكري إلى الإصابة بمرض السكري من النوع الثاني (T2D) وهو النوع الأكثر شيوعاً من مرض السكري ويحدث مرض السكري من النوع الثاني عندما لا ينتج البنكرياس ما يكفي من الأنسولين أو عندما لا يستخدم الجسم الأنسولين جيداً مما يؤدي إلى ارتفاع مستويات الجلوكوز في الدم.
- يحدث مرض السكري من النوع الأول (T1D) عندما يهاجم الجهاز المناعي في الجسم الخلايا المنتجة للأنسولين في البنكرياس ويدمرها لسبب غير معروف.
- سكري الحمل هو شكل مؤقت من أشكال مرض السكري الذي يمكن أن يحدث أثناء الحمل ويحدث بسبب مقاومة الأنسولين التي تنتجها المشيمة ويختفي سكري الحمل بمجرد ولادة الطفل ويتم تشخيص ما يقرب من 3% إلى 8% من جميع النساء الحوامل في الولايات المتحدة بمرض سكري الحمل.
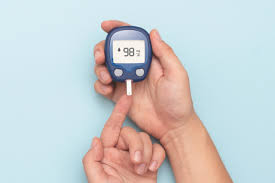
غالباً ما يستخدم الأطباء اختبار الدم المسمى الهيموجلوبين السكري (A1c) لتشخيص مرض السكري وهو يظهر متوسط مستوى السكر في الدم خلال الأشهر الثلاثة الماضية بشكل عام:
يعتبر مستوى A1c أقل من 5.7% طبيعياً.
يعتبر مستوى A1c بين 5.7% و6.4% مرحلة ما قبل السكري.
يشير مستوى A1c البالغ 6.5% أو أعلى في اختبارين منفصلين إلى الإصابة بمرض السكري من النوع 2.
عادةً ما يعاني الأشخاص المصابون بداء السكري من النوع الأول من ارتفاع مستوى A1C ومستويات عالية جدًا من سكر الدم عند التشخيص لأن البنكرياس لديهم ينتج القليل جداً من الأنسولين أو لا ينتجه على الإطلاق.
أسباب مقاومة الأنسولين
- يعتقد العلماء أن الدهون الزائدة في الجسم وخاصة حول البطن وقلة النشاط البدني هما العاملان الرئيسيان.
- بعض الأدوية: يمكن لبعض الأدوية أن تسبب مقاومة الأنسولين بما في ذلك الستيرويدات وبعض أدوية ضغط الدم وبعض علاجات فيروس نقص المناعة البشرية وبعض الأدوية النفسية.
- النظام الغذائي: يرتبط النظام الغذائي الذي يحتوي على أطعمة معالجة للغاية وغنية بالكربوهيدرات والدهون المشبعة بمقاومة الأنسولين.
- الاضطرابات الهرمونية: تشمل الاضطرابات الهرمونية التي يمكن أن تسبب هذا المرض ما يلي:
- متلازمة كوشينغ.
- ضخامة الأطراف: وهي حالة نادرة ولكنها خطيرة تحدث عندما يكون لديك مستويات عالية من هرمون النمو (GH) ويمكن أن تتسبب المستويات العالية من هرمون النمو في زيادة إنتاج الجلوكوز مما قد يؤدي إلى مقاومة الأنسولين.
- قصور الغدة الدرقية.
- بعض الحالات الوراثية مثل:
- ضمور العضلات.
- متلازمة ألستروم.
- ضمور الشحم الوراثي.
أعراض مقاومة الإنسولين
إذا كان المريض يعاني من مقاومة الأنسولين ولكن البنكرياس لديه قادر على زيادة إنتاج الأنسولين للحفاظ على مستويات السكر في الدم ضمن النطاق الطبيعي فلن يعاني من أي أعراض.
ومع ذلك مع مرور الوقت قد تتفاقم مقاومة الأنسولين وقد تتآكل الخلايا الموجودة في البنكرياس التي تصنع الأنسولين وفي النهاية لم يعد البنكرياس قادراً على إنتاج ما يكفي من الأنسولين للتغلب على المقاومة مما يؤدي إلى ارتفاع نسبة السكر في الدم (فرط سكر الدم) والذي يسبب الأعراض.
تشمل أعراض ارتفاع سكر الدم ما يلي:
- زيادة العطش.
- كثرة التبول.
- زيادة الجوع.
- عدم وضوح الرؤية.
- الصداع.
- العدوى المهبلية والجلدية.
- الجروح والقروح بطيئة الشفاء.
كيف يتم تشخيص مقاومة الأنسولين؟
نظراً لعدم وجود اختبار واحد يمكنه تشخيص مقاومة الأنسولين بشكل مباشر فسوف يأخذ الطبيب في الاعتبار عدة عوامل عند تقيمه بما في ذلك:
- تاريخ طبى.
- تاريخ العائلة.
- اختبار بدني.
- العلامات والأعراض.
- نتائج الاختبار: تشمل طرق تحليل الآتي:
- تحليل سكر الدم التراكمي.
- اختبار سكر الدم الصائم.
- اختبار سكر الدم بعد تحميل الجلوكوز الفموي.
- تحليل مقاومة الأنسولين.
علاج مقاومة الأنسولين
نظراً لأنه لا يمكن علاج جميع العوامل التي تساهم في مقاومة الأنسولين مثل العوامل الوراثية والعمر فإن تعديل نمط الحياة هو العلاج الأساسي ويتضمن ما يلي:
- تناول نظام غذائي صحي.
- النشاط البدني.
- فقدان الوزن الزائد.
- مع مرور الوقت يمكن لهذه التعديلات في نمط الحياة أن:
تزيد حساسية الأنسولين (تقليل مقاومة الأنسولين) وتخفض مستويات السكر في الدم وتخفض ضغط الدم وتخفض مستويات الدهون الثلاثية والكوليسترول الضار (LDL).
العلاج الدوائي لمقاومة الأنسولين:
- الأدوية المثبطة للجلوكوز مثل: الميتفورمين.
- الأدوية التي تزيد من حساسية الخلايا للأنسولين مثل: ثيازول يدين ديون (Thiazolidinediones).
- العلاج الهرموني لمرضى تكيس المبايض وكذلك لأن العلاج الهرموني في بعض الأحيان يعمل على زيادة حساسية الخلايا للأنسولين.
رجيم مقاومة الأنسولين
من أنواع أنظمة رجيم مقاومة الأنسولين نظام الكيتو دايت وهو واحد من أفضل أنظمة الدايت التي يصفها الأطباء فى علاج هذا المرض وذلك لأنه يعتمد على تقليل نسبة النشويات إلى أقل من 50 جرام في اليوم مع زيادة نسبة الدهون والبروتين وبذلك يعمل على تقليل الوزن بشكل ملحوظ ولكن توصل بعض العلماء إلى أن أنظمة الدايت التي تعمل على تقليل نسبة النشويات بغض النظر حتى عن إنقاص الوزن تعمل أيضاً على تحسين استجابة الجسم للأنسولين.
اقرأ أيضاً: حمى الضنك أعراضها وأسبابها و4 طرق لانتقالها وطرق الوقاية منها
المصادر
- https://www.healthline.com/health/diabetes/insulin-resistance-symptoms.
- https://diabetes.org/health-wellness/insulin-resistance.
- https://www.niddk.nih.gov/health-information/diabetes/overview/what-is-diabetes/prediabetes-insulin-resistance.
- https://www.mayoclinic.org/diseases-conditions/obesity/multimedia/vid-20536756.
- https://emedicine.medscape.com/article/122501-treatment?form=fpf.




GIPHY App Key not set. Please check settings