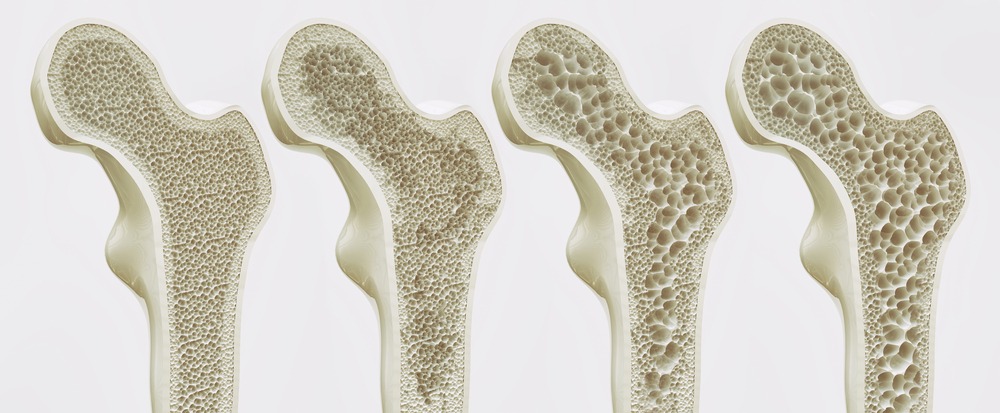
هشاشة العظام عبارة عن حالة مرضية تُفقد العظام كثافتها وقوتها بسبب انخفاض مستوى المعادن مثل الكالسيوم والفوسفور ومعادن أخرى في العظام.
تصبح العظام هشة إلى درجة أن القيام بالأعمال اليومية البسيطة قد يسبب كسوراً في العظام.
قد تصيب هشاشة العظام جميع الأعمار. لكنها أكثر شيوعاً عند كبار السن وخصوصاً النساء اللاتي تجاوزن سن اليأس.
ومع ذلك، هناك فئات أخرى أكثر عُرضة للإصابة بهشاشة العظام، من بينها:
- الأشخاص الذي لديهم تاريخ عائلي لهشاشة العظام.
- من يعانون نقص فيتامين د وكالسيوم.
- من يتناولون الكورتيزون أو أدوية مشابهة لفترات طويلة.
- مرضى الغدة الدرقية أو الغدة الجار درقية( خصوصاً في حالات فرط النشاط).
- بعض الأمراض المزمنة مثل: الروماتويد ومرض السكري من النوع الأول وأمراض الكبد والكُلي المزمن.
- الأشخاص الذين يعانون سوء التغذية.
- انخفاض مستويات الهرمونات:
- انخفاض مستويات هرمون الإستروجين عند النساء اللاتي انقطع الطمث لديهن قبل سن 45 أو خضعن لإزالة المبيضين.
- الرجال الذين يعانون من انخفاض مستويات هرمون التستوستيرون.
اقرأ أيضاً: الروماتويد وطرق العلاج
أعراض هشاشة العظام
في المراحل المبكرة من هشاشة العظام لا تظهر عادةً أي أعراض واضحة، وهذا يجعل اكتشاف المرض في كثير من الأحيان في المراحل المتأخرة.
ومع تقدم الحالة المرضية قد تبدأ الأعراض بالظهور وتشمل ما يلي:
- ملاحظة نقص في الطول مع مرور الوقت أو انحناء القامة.
- ألم مستمر ومتكرر في الظهر.
- حدوث كسور متكررة بعد إصابات بسيطة.
- وجود آلام أثناء أداء الأنشطة اليومية أو صعوبة في الحركة.
اقرأ أيضاً: فرط نشاط الغدة الدرقية وطرق العلاج
اسباب هشاشة العظام
العظام نسيج حي يتجدد باستمرار. ففي مرحلة الشباب تكون عملية تجديد العظام نشطة. إذ يقوم الجسم ببناء عظام جديدة بسرعة لتعويض ما يتم فقده منه. لكن مع التقدم في العمر، تبدأ هذه العملية في التباطؤ فتصبح معدلات تكون العظام أقل من معدلات تكسيرها. كما تقل أيضاً الكتلة العضلية التي تساعد على دعم العظام وحمايتها.
مما يؤدي في النهاية إلى ضعف العظام وزيادة هشاشتها.
يوجد العديد من العوامل التي قد تزيد من احتمال الإصابة بهشاشة العظام منها:
- عوامل لا يمكن تغييرها أو السيطرة عليها وتشمل الآتي:
- الجنس: حيث أن النساء أكثر عرضة للإصابة بهشاشة العظام من الرجال.
- العرق: يُعتبر الأشخاص من أصول آسيوية أو أصحاب البشرة البيضاء أكثر عرضة للإصابة بهشاشة العظام.
- العمر: يزداد خطر الإصابة بهشاشة العظام مع التقدم في العمر.
- التاريخ العائلي: وجود تاريخ عائلي للإصابة بهشاشة العظام يزيد من خطر الإصابة بهشاشة العظام.
- حجم الجسم: يتعرض الأشخاص أصحاب البنية الصغيرة لخطر الإصابة بهشاشة العظام.
- عوامل أخرى يمكن التحكم والسيطرة عليها:
- سوء التغذية والنحافة.
- انخفاض مستويات الكالسيوم وفيتامين د: يؤدي انخفاض مستويات الكالسيوم وفيتامين د إلى انخفاض كثافة العظام وزيادة خطر الإصابة بهشاشة العظام والكسور.
- التدخين.
- الإفراط في تناول الكحول.
- قلة ممارسة الرياضة والنشاط البدني.
مضاعفات هشاشة العظام:
تُعد هشاشة العظام من الأمراض الصامتة التي لا تُكتشف غالباً إلا بعد حدوث مضاعفاتها.
ومن أهم هذه المضاعفات:
- الكسور العظمية وخصوصاً في العمود الفقري وعظمة الفخذ وعظمة الرسغ.
يمكن أن تؤدي هذه الكسور إلى الإعاقة، الألم الشديد، تشوهات جسدية.
- ضعف القدرة على الحركة أو القيام بالأعمال اليومية.
- انحناء القامة أو نقص في الطول.
لتجنب حدوث هذه المضاعفات لا بد من إجراء فحص كثافة العظام للكشف عنها مبكراً:
يُعرف هذا الفحص باسم اختبار كثافة العظام:
- DEXA يقيس كثافة العظام عن طريق قياس امتصاص الأشعة السينية ثنائي الطاقة لقياس المعادن في العظام. خاصة في العمود الفقري أو عظام الفخذ أو عظام الرسغ. ويتميز هذا الإجراء بأنه سهل وسريع ويعطي نتائج دقيقة.
- الأشعة السينية(x-ray): تُظهر تغيرات في شكل العظام، لكنها لا تكتشف الهشاشة في مراحلها المبكرة وتُستخدم عادةً بعد حدوث كسور لتقييم حالة العظام.
- جهاز الموجات فوق الصوتية: يستخدم أحياناً كفحص مبدئي في الكعب أو الساعد لكنه أقل دقة من جهاز(DEXA).
العلاج والوقاية من هشاشة العظام:
تبدأ الوقاية من الصغر وتشمل ما يلي:
- تناول غذاء غني بالكالسيوم وفيتامين د مثل: الحليب والأسماك والبيض.
- التعرض لأشعة الشمس لتحفيز إنتاج فيتامين د.
- ممارسة الرياضة بانتظام.
- الامتناع عن التدخين.
- الحفاظ على وزن صحي.
اقرأ أيضاً: التدخين وأضراره وطرق الإقلاع عنه
في حال الإصابة بهشاشة العظام يعتمد العلاج على بعض الأنواع مثل:
- البايفوسفونيت: من الأدوية الأكثر شيوعاً. حيث يبطئ البايفوسفونيت معدل تكسير العظام في الجسم ويحافظ على كثافة العظام ويقلل من خطر الإصابة بهشاشة العظام وحدوث كسر في العظام. يمكن استخدام البايفوسفونيت عن طريق الفم على شكل أقراص أو سائل ويمكن استخدامه عن طريق الحقن.
ويشمل عدة أنواع:
- أليندرونات.
- إيباندرونات.
- ريزدرونات.
- حمض الزولبدرونيك.
يستغرق البايفوسفونيت من 6 إلى 12 شهراً حتى يبدأ تأثير الدواء في الظهور.
وقد يحتاج العلاج إلى الاستمرار لمدة تصل إلى 5 سنوات.
- رالوكسيفين: يوصى به للنساء بعد انقطاع الطمث.
- دينوسوماب: يتم استخدامها عن طريق الحقن ويتم أخذها مرتين في السنة. وتستخدم لإبطاء زيادة معدل هشاشة العظام.
- هرمون الغدة الجار درقية. يستخدم لتحفيز الخلايا التي تُنتج عظاماً جديدة ويتم أخذها عن كحقنه مرة واحدة يومياً.
- العلاج بالهرمونات البديلة: يحافظ على قوة العظام ويقلل من خطر الإصابة بهشاشة العظام.
References
https://www.mayoclinic.org/diseases-conditions/osteoporosis/symptoms-causes/syc-20351968
https://my.clevelandclinic.org/health/diseases/4443-osteoporosis
https://www.ncbi.nlm.nih.gov/books/NBK441901
https://www.healthdirect.gov.au/osteoporosis
https://www.healthline.com/health/osteoporosis#early-signs-and-symptoms


GIPHY App Key not set. Please check settings