التينيا الملونة والمعروفة أيضًا باسم النخالية المبرقشة، هي عدوى فطرية سطحية شائعة وحميدة، وتتميز عادةً بظهور بقع فاتحة أو داكنة اللون على الصدر والظهر. وفي هذا المقال سنتعرف التينيا الملونة، أسبابها، و3 طرق للعلاج.
ما هي التينيا الملونة؟
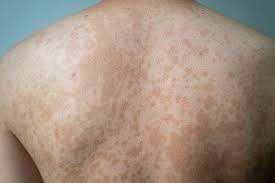
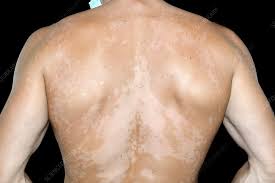
التينيا الملونة أو النخالية المبرقشة هي عدوى فطرية شائعة تُسبب تغير لون الجلد. يُصاب الأشخاص المصابون بها ببقع بيضاء، أو صفراء، أو حمراء، أو وردية، أو بنية. تنتج هذه الحالة عن فرط نمو نوع من الخميرة (الفطريات) الموجودة بشكل طبيعي على الجلد.
وهي ليست ضارة أو معدية، ولكنها قد تسبب حكة خفيفة. وتظهر النخالية المبرقشة عادةً على الكتفين والظهر وأعلى الصدر.
اقرأ أيضا: النخالة الوردية.
معدلات انتشار التينيا الملونة
تنتشر التينيا الملونة فى المناطق الحارة ذات الرطوبة العالية. وتُعد النخالية المبرقشة أكثر شيوعًا بين الأشخاص الذين تتراوح أعمارهم بين 15 و24 عامًا، عندما تكون الغدد الدهنية أكثر نشاطًا، وهي نادرة قبل البلوغ أو بعد سن 65 عامًا.
وعلى الرغم من أن تغير لون الجلد يكون أكثر وضوحًا لدى ذوي البشرة الداكنة، إلا أن معدل الإصابة بالنخالية المبرقشة يكون متساويًا لدى جميع أنواع البشرة.
أسباب التينيا الملونة
يُسبب الِتينيا الملونة كائنات دقيقة ثنائية الشكل محبة للدهون من جنس الملاسيزية والمعروفة سابقًا باسم بيتيروسبوروم. يُعرف أكثر من 20 نوعًا ضمن هذا الجنس، من بينها الملاسيزية الكروية، والملاسيزية المتفرعة، والملاسيزية النخالية، وهي الأنواع السائدة المعزولة في حالات النخالية المبرقشة.
توجد هذه الفطريات بشكل طبيعي على أسطح جلد العديد من الحيوانات، بما في ذلك البشر (18% من الرضع و90-100% من البالغين).
يمكن العثور على الملاسيزية على الجلد السليم وكذلك على مناطق الجلد المصابة بأمراض جلدية. في المرضى الذين يعانون من المرض، يوجد الكائن الحي في كل من مرحلة الخميرة (البوغ) والشكل الخيطي.
عوامل الخطر للإصابة بالتينيا الملونة
تحدث معظم حالات التينيا المُلونة لدى الأفراد الأصحاء الذين لا يعانون من أي نقص مناعي. ومع ذلك، هناك عدة عوامل تُهيئ بعض الأشخاص للإصابة بهذه الحالة.
تشمل العوامل التي تؤدي إلى تحوّل الخميرة المتطفلة إلى الشكل الفطري الطفيلي المسبب النخالية المبرقشة ما يلي:
- الاستعداد الوراثي.
- البيئات الدافئة والرطبة.
- نقص المناعة.
- سوء التغذية.
- الحمل.
- مرض السكري.
- داء كوشينغ.
- استخدام المستحضرات الزيتية.
- استخدام الكورتيكوستيرويدات.
مضاعفات التينيا الملونة
الِتينيا الملونة حالة حميدة يمكن أن تؤدي إلى تغير لون الجلد، فتتراوح ألوانه بين الأبيض، والأحمر، والبني. لا تُعتبر السعفة المبرقشة معدية، لأن الفطر المسبب لها هو كائن حي طبيعي يعيش على الجلد.
يؤدي العلاج إلى توقف التقشر في غضون أيام قليلة، ولكن قد يستمر تغير اللون لأسابيع أو شهور. إذا لم يكن بالإمكان تحفيز ظهور التقشر ولم تظهر آفات جديدة، فلا داعي لتكرار العلاج، ويمكن طمأنة المريض بأن احتمالية استمرار العدوى ضئيلة.
على الرغم من أن النخالية المبرقشة تتكرر لدى بعض المرضى، وبالتالي يمكن اعتبارها مرضًا مزمنًا، إلا أنها تبقى قابلة للعلاج بالعلاجات المتاحة. لا تُسبب النخالية المبرقشة أي مضاعفات أو اضطرابات طويلة الأمد.
أعراض التينيا الملونة
تشمل أعراض التينيا الملونة ما يلي:
- بقع جلدية أفتح أو أغمق من لون الجلد المحيط بها: تظهر تغيرات لون الجلد عادةً على الظهر، والصدر، والرقبة، وأعلى الذراعين.
- حكة خفيفة.
- جلد متقشر.
اقرأ أيضا: فطريات الأظافر أسبابها وعلاجها و4 أنواع رئيسية منها.
تشخيص التينيا الملونة

يتم تشخيص التينيا الملونة من خلال الفحص السريري وملاحظة البقع الكلاسيكية ذات التصبغ المتفاوت، والمتحدة مركزيًا، وذات شكل بيضاوي إلى مستدير مع تقشر خفيف.
ينبغي إجراء فحص كامل للجلد. يُتيح إجراء فحص كامل للجلد التعرف على درجة إصابة الجلد بالإضافة إلى النتائج السريرية التي لا تتوافق مع التينيا الملونة.
قد يحتاج الطبيب عدة اختبارات بسيطة لتأكيد التشخيص منها:
المنظار الجلدي:
يُعدّ فحص الجلد بالمنظار أداة تشخيصية مفيدة في فحص الجلد المصاب. أكثر السمات شيوعًا في فحص الجلد بالمنظار في آفات التينيا الملونة هي ما يلي:
- تصبغ غير منتظم.
- تقشر.
- فرط تصبغ حول الآفة أو حلقة تباين.
- آفات مركزية حول الجريبات.
مصباح وود:
فحص الجلد باستخدام مصباح وود. يَستخدم هذا الجهاز الأشعة فوق البنفسجية لإضاءة الجلد. تظهر المناطق المصابة بالتينيا الملونة بلون أصفر مخضر تحت ضوء الأشعة فوق البنفسجية.
كشط الجلد:
كشط الجلد لفحص الفطريات تحت المجهر. يُعد فحص كشط الجلد إجراءً سريعًا وغير مؤلم لتشخيص التينيا الملونة، ويُجرى في العيادة. في حال وجود أي شك، قد تحتاج إلى خزعة جلدية.
فحص هيدروكسيد البوتاسيوم:
يُؤَكد التشخيص عادةً بفحص هيدروكسيد البوتاسيوم، الذي يُظهر الخيوط الفطرية القصيرة المميزة التي تشبه أعقاب السجائر. ولتحسين الرؤية يُمكن إضافة صبغة زرقاء، أو حبر باركر، أو صبغة أزرق الميثيلين إلى عينة هيدروكسيد البوتاسيوم.
خزعة (عينة) جلدية:
الخزعة هي إجراء لأخذ عينة من الأنسجة لفحصها في المختبر ونادرا ما يلجأ الطبيب لأخذ عينة جلدية فى حالة التينيا الملونة .
علاج التينيا الملونة
قد تكون التينيا الملونة مزعجة، لكن يَسهُل علاجها فى العموم. تُعالج التينيا الملونة باستخدام كريمات أو غسولات أو شامبوهات موضعية تُوضع على الجلد.
في الحالات الأكثر شدة أو انتشارًا، قد يصف الطبيب أدوية فموية. تحتوي هذه الأدوية على مضادات للفطريات لقتل الفطريات أو إيقاف نموها. يُعد العلاج المناسب بمضادات الفطريات ضروريًا لضمان الشفاء التام ومنع تكرار الإصابة.
العلاجات الموضعية:
تُعدّ العلاجات الموضعية الخط العلاجي الأول لداء التينيا الملونة.
- شامبو الكيتوكونازول:
يُعتبر شامبو الكيتوكونازول بتركيز 2% فعالاً للغاية. يُوضع الشامبو على المناطق المصابة لمدة خمس دقائق قبل غسله بالماء. يُستَخدم الكيتوكونازول لمدة تتراوح بين يوم واحد وثلاثة أيام. ويُوصى بثلاثة أيام نظرًا لارتفاع معدل تكرار الإصابة بداء النخالية المبرقشة وصعوبة الوصول إلى المناطق المصابة.
- شامبو أو غسول كبريتيد السيلينيوم:
بتركيز 2.25% إلى 2.5%، يُوضع لمدة 10 دقائق يوميًا لمدة أسبوع واحد.
- تيربينافين موضعي:
بتركيز 1%، مرة أو مرتين يوميًا لمدة تتراوح بين أسبوع إلى 4 أسابيع.
- سيكلوبيروكس: بتركيز 1%، يُوضع مرتين يوميًا لمدة أسبوعين.
- بيريثيون الزنك: بتركيز 1%، يُوضع يوميًا لمدة 5 دقائق لمدة أسبوعين.
العلاجات الفموية:
يُعدّ العلاج الفموي بمضادات الفطريات الجهازية، خطا علاجيا ثانيا فعالاً في علاج التينيا الملونة
ويمكن استخدام العلاج الفموي بالتزامن مع العلاجات الموضعية في الحالات المقاومة للعلاج الموضعي أو المصابين بمرض منتشر يجعل تطبيق الدواء الموضعي صعبًا.
- فلوكونازول 300 ملغ مرة واحدة أسبوعيًا لمدة 2-4 أسابيع.
- إيتراكونازول 200 ملغ يوميًا لمدة 5-7 أيام.
محاذير استخدام العلاج الفموي
نظرًا لأن النخالية المبرقشة حالة حميدة، ولأن العلاج الفموي لا يخلو من المخاطر، فلا ينبغي اتخاذ قرار العلاج بدواء فموي إلا بعد مناقشة شاملة للمخاطر المصاحبة.
يمنع استخدام كيتوكونازول عن طريق الفم لعلاج النخالية المبرقشة؛ في حالات مخاطر أمراض الكبد الخطيرة، ومشاكل الغدة الكظرية، والتفاعلات الدوائية الضارة.
العلاج الضوئي الديناميكي:
قد يستخدم العلاج الضوئي بالأشعة فوق البنفسجية ضيقة النطاق كطريقة علاج فعّالة لتينيا الملونة المتكررة، وفي المرضى الذين لا يستجيبون بشكل كافٍ لمضادات الفطريات الموضعية أو الفموية.
اقرأ أيضا: مرض البهاق.
الوقاية من تكرار الإصابة بالتينيا الملونة
قد تعود النخالية المبرقشة، خاصةً خلال الأشهر الدافئة والرطبة. يمكنك اتخاذ خطوات للمساعدة في منع عودتها:
- الاستحمام بعد ممارسة الرياضة أو أي نشاط آخر يُسبب التعرق.
- ارتدِاء ملابس قطنية فضفاضة عندما يكون الجو حارًا ورطبًا.
- تجنب استخدام منتجات العناية الشخصية التي تزيد من إفراز الزيوت في البشرة.
- استشارة الطبيب بشأن استخدام الأدوية لمنع عودة التينيا الملونة.
اقرأ أيضا: تعرف على مرض الصدفية وأنواعه وأسبابه و4 طرق للوقاية.
المصادر
- https://emedicine.medscape.com/article/1091575-overview
- https://www.mayoclinic.org/diseases-conditions/tinea-versicolor/symptoms-causes/syc-20378385
- https://my.clevelandclinic.org/health/diseases/17719-tinea-versicolor
- https://www.ncbi.nlm.nih.gov/books/NBK482500/
- https://www.uofmhealthsparrow.org/departments-conditions/conditions/tinea-versicolor
- https://www.nhs.uk/conditions/pityriasis-versicolor/
- https://www.uptodate.com/contents/tinea-versicolor-pityriasis-versicolor




GIPHY App Key not set. Please check settings